Historia clínica electrónica vs. papel, ¿Qué beneficios ofrece la tecnología?
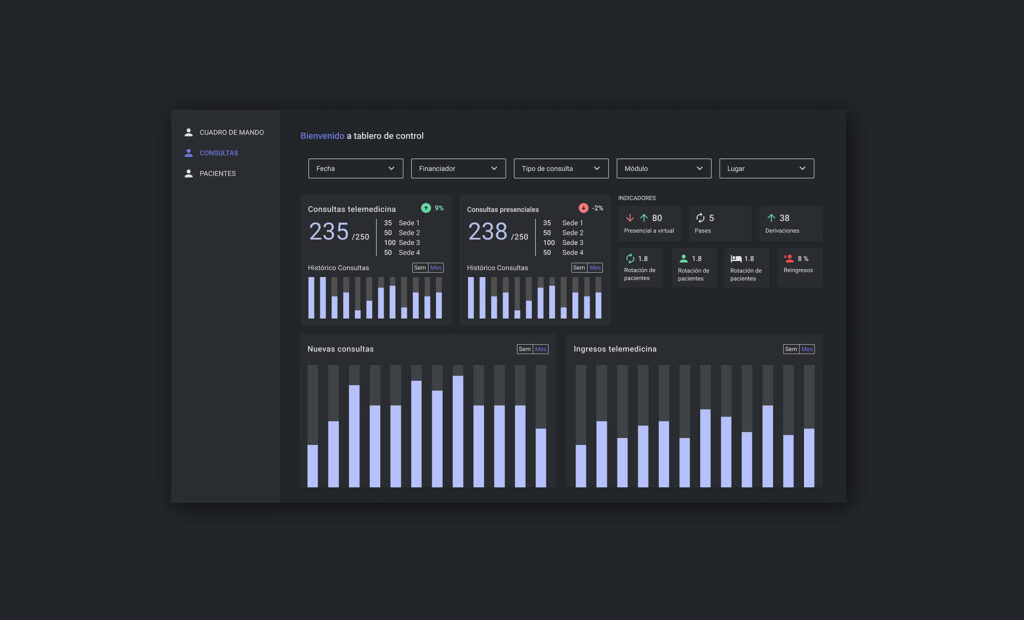
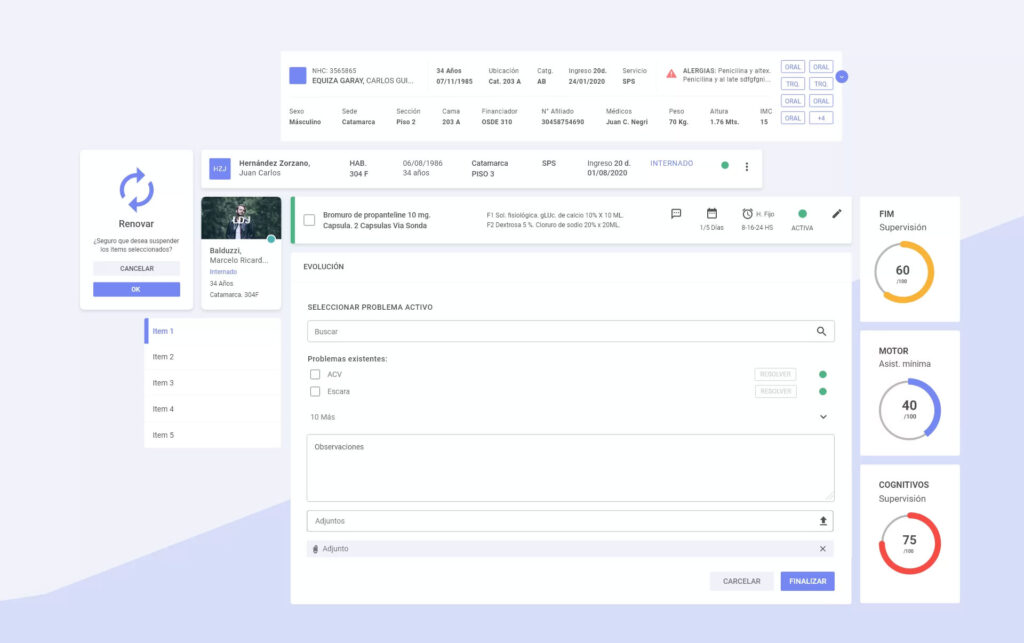
La historia clínica es una herramienta fundamental que acompaña el día a día de todos los profesionales de la salud. La tecnología llegó para potenciarla y hacerla más eficiente. Una historia clínica es un documento en el que queda constancia de la actividad desarrollada por un médico o un equipo de médicos, para el diagnóstico y tratamiento de la enfermedad de un paciente. La ley 26.529 define HC como “el documento obligatorio, cronológico, foliado y completo en el que consta toda actuación realizada al paciente por profesionales y auxiliares de la salud”. En este documento, se registran datos personales del paciente, antecedentes de relevancia, fecha y hora de ingreso, anamnesis, datos recabados del examen físico, enfermedad actual, diagnóstico presuntivo, diagnósticos diferenciales, plan diagnóstico y terapéutico, interconsultas, estudios, evoluciones, consentimientos informados para las prácticas de riesgo, etc. La HC es la prueba del accionar médico y contiene información confidencial. Además, puede cobrar una gran relevancia por ejemplo ante una denuncia, es por eso que es fundamental que se realice de forma apropiada y se encuentre disponible para los profesionales y el paciente siempre que sea necesario. Como mencionan Adriana Pasquariello y Carlos H Escudero en el Manual de Medicina Legal y Deontología Médica, la historia clínica tiene mucho más que valor probatorio de las prácticas realizadas. El valor asistencial es uno de los más importantes, porque en este documento queda registrada la evolución cronológica de los pacientes y la comunicación entre los profesionales tratantes. Otro valor de relevancia es el estadístico epidemiológico, que surge cuando se analizan las causas más frecuentes de mortalidad, internación u otras. Finalmente la HC tiene valor científico y de investigación anátomo-clínica, que permite relacionar la clínica evidenciada con los resultados obtenidos en una autopsia y así comprender mejor la fisiopatología de una enfermedad. Sin duda todos estos aspectos son fundamentales, especialmente el valor asistencial. Como establece el artículo 4 de la Ley Básica de Salud de la Ciudad de Buenos Aires (Nº153), las personas tienen derecho al “acceso a su historia clínica y a recibir información completa y comprensible sobre su proceso de salud y a la recepción de la información por escrito al ser dado de alta o a su egreso”. Por todo lo mencionado previamente, queda claro que una historia clínica debe ser clara, ordenada y descriptiva: cualquier profesional tratante y el paciente involucrado debe poder comprender este documento de carácter legal a la perfección. La utilización de una historia clínica electrónica (HCE) puede solucionar todos esos problemas. Además permite que la carga de información sea más rápida y eficiente, y que las instituciones puedan tener un mejor control de la facturación de los servicios que brindan. Cambiar al formato digital es una necesidad y la medicina no puede quedarse atrás. Desde Nexup desarrollamos una historia clínica propia, que no solo cuenta con los beneficios de cualquier HCE, sino que brinda otros adicionales que le otorgan un gran valor: La digitalización de la historia clínica permite que todos los actores involucrados en salud obtengan grandes beneficios: los médicos pueden analizar mejor la información y por ende tomar mejores decisiones, los pacientes pueden obtener mejores tratamientos y las organizaciones pueden optimizar sus procesos y disminuir sus costos. Si sos profesional de la salud y querés probar nuestra plataforma, ¡consultá con nuestro equipo para hacer una demo aquí! Nos interesa conocerte y seguir perfeccionando nuestra HCE en base a necesidades reales. La era de la salud digital ya llegó, es momento de potenciar al máximo todas las herramientas de trabajo disponibles.